Sommaire
1. Définition
La consultation d'anesthésie ou préanesthésique a pour but d'évaluer le risque anesthésique et opératoire, en fonction des facteurs qui sont susceptibles d'interférer avec le déroulement de l'anesthésie (antécédents médico-chirurgico-gynécologiques), des traitements suivis.
Cette consulation obligatoire, permet d'informer et de rassurer le patient et définir la technique d'anesthésie qui sera utilisée.
Etymologie
- Préanesthésie : pré + anesthésie
- Pré, du latin prae : avant, devant
- Anesthésie : an + esthésie
- An, du grec à : sans, privé de
- Esthésie, du grec aisthesis : sensibilité
2. Législation
La consultation préanesthésique fait partie intégrante du concept de sécurité anesthésique, elle s'inscrit dans un cadre médico-légal depuis le décret 94-1050 du 5 décembre 1994.
- Elle est obligatoire avant toute intervention programmée, hors urgence
- Elle doit avoir lieu « plusieurs jours avant l’intervention » : au moins 48 heures avant l'anesthésie
- Elle est effectuée par un médecin anesthésiste-réanimateur dans le cadre de consultations externes, ou à son cabinet ou dans les locaux de l’établissement
- Elle donne lieu à un document écrit de prescription d'un bilan préanesthésique
- Il inclut les résultats des examens complémentaires et des éventuelles consultations spécialisées
- Il doit être inséré dans le dossier médical du patient
3. Objectifs de la consultation d'anesthésie
- Procéder à un examen clinique
- Evaluer le risque anesthésique et opératoire, en fonction des facteurs qui sont susceptibles d'interférer avec le déroulement de l'anesthésie (antécédents médico-chirurgico-gynécologiques), des traitements suivis
- Décider de la technique anesthésique et prescrire la prémédication éventuelle
- Mettre en oeuvre si besoin des stratégies particulières
- Préparer le patient à l’intervention
- Informer et obtenir le consentement du patient
4. Examen préanesthésique
4.1 Interrogatoire
L’interrogatoire s’attache à rechercher d’éventuels antécédents :
- Antécédent médicaux :
- Cardiovasculaires
- Respiratoires
- Neurologiques
- Médicamenteux et en particulier thérapeutiques interférant avec l’hémostase (aspirine, anti-inflammatoire, antivitamine K, héparine)
- Hémorragiques : notion de saignements anormaux dans la vie courante (coupure, brossage des dents, rasage, menstruation)
- Etat actuel de la maladie avec le traitement en cours et l’évaluation faite par les spécialistes
- Antécédent chirurgicaux et anesthésiques :
- Types : anesthésie générale, anesthésie locorégionale, sédation
- Accidents ou incidents personnels ou familiaux : anaphylaxie, retard de réveil, nausées et/ou vomissements postopératoires, hyperthermie maligne, porphyrie
- Allergies :
- Médicamenteux : antibiotiques, curares, antalgiques, héparine...
- Aliments : kiwi, banane, châtaigne, fraise (risque d'allergie croisée au latex)
- Latex
- Terrain atopique : asthme, rhume des foins, eczéma
4.2 Examen physique
- Fonction cardiovasculaire :
- Pression artérielle
- Fréquence cardiaque
- Auscultation du coeur et des carotides
- Fonction respiratoire :
- Auscultation
- Fréquence respiratoire
- Capacité vitale
- Débimètre de pointe
- Fonction neurologique :
- Fonctions cognitives
- Atteinte musculaire
- Atteinte motrice
- Atteinte sensitive
- Etat général :
- Poids
- Taille
- Etat nutritionnel
- Etat vasculaire :
- Accès veineux pour perfusion
- Accès artériel pour monitorage invasif
- Reflux veineux pour risque thromboembolique
4.3 Examen complémentaire
- Electrocardiographie
- Radiographie du thorax
- Bilan biologique :
- Numération formule sanguine
- Plaquettes
- Hémostase
- Ionogramme
- Créatinine
- Bilan transfusionnel : groupe sanguin, rhésus, recherche d’agglutinines irrégulières de moins de 72 heures
- En fonction des critères anesthésiques et chirurgicaux :
- Echographie cardiaque
- Doppler carotidien
- Epreuve d’effort
- Coronarographie
- Exploration fonctionnelle respiratoire (EFR)
4.4 Examen pour intubation
Une intubation est difficile pour un anesthésiste expérimenté lorsqu'elle nécessite plus de 10 minutes et/ou plus de deux laryngoscopies
Score de Mallampati
Le score de Mallampati est une classification que permet de prévoir la difficulté d'une intubation orotrachéale. Les classes 1 et 2 présagent d'une intubation a priori facile, les classes 3 et 4 d'une intubation complexe.
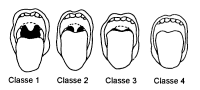
- Classe 1: toute la luette et les loges amygdaliennes sont visibles
- Classe 2: la luette est particulièrement visible
- Classe 3: le palais membraneux est visible
- Classe 4: seul le palais osseux est visible
Grades de Cormack
Les grades de Cormack sont une classification qui permet de prévoir la difficulté d'une intubation orotrachéale. Les grades 1 et 2 présagent d'une intubation a priori facile, les grades 3 et 4 d'une intubation complexe.
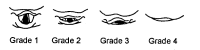
- Grade 1: toute la fente glottique est vue
- Grade 2: seule la partie antérieure de la glotte est vue
- Grade 3: seule l'épiglotte est visible
- Grade 4: l'épiglotte n'est pas visible
5. Evaluation du risque anesthésique
L'ASA (American Society of Anesthesiologists) à établit une classification des patients devant subir une intervention chirurgicale en 5 classes selon la gravité de leur pathologie pour quantifier le risque anesthésique. Le risque est croissant de la classe 1 à la classe 5. La classe 6 correspond au patient en état de mort encéphalique.
| Classification ASA | ||
| Classe | Description | Exemples |
| 1 | Patient en bonne santé | hernie inguinale |
| 2 | Patient présentant une atteinte modérée d'une grande fonction | bronchite chronique hypertension artérielle modérée diabète contrôlé par régime obésité modérée onfarctus du myocarde ancien |
| 3 | Patient présentant une atteinte sévère d'une grande fonction, limitant l'activité sans entrainer d'incapacité | angor stable obésité morbide diabète insulino-dépendant insuffisance respiratoire modérée |
| 4 | Patient présentant une atteinte d'une grande fonction, invalidante et mettant en jeu le pronostic vital | angor instable insuffisance cardiaque sévère insuffisance respiratoire, rénale, hépatique, endocrinenne |
| 5 | Patient moribond dont l'espérance de vie est inférieure à 24 heures, avec ou sans intervention | rupture d'anévrysme de l'aorte avec grand état de choc |
| 6 | Patient déclaré en état de mort cérébrale | prélèvement d'organes pour greffe |
6. Choix de la technique d’anesthésie et du monitorage
L’évaluation préopératoire permet de déterminer la stratégie anesthésique
- Type d’anesthésie :
- Anesthésie générale
- Anesthésie loco-régionale
- Sédation
- Prémédication et préparation :
- Anxiolytique si anxiété ou appréhension
- Antihistaminique si terrain allergique
- Bronchodilatateur si asthme
- Antibioprophylaxie si cardiopathie à risque d’endocardite
- Antihypertenseur
- Prescription du jeûn et de l’interruption du tabac
- Prescription de l’absence de prothèse, de bijoux et de maquillage
- Conditionnement :
- Nombre et localisation des voies veineuses périphériques
- Cathéter veineux central
- Cathéter artériel
- Liberté des voies aériennes supérieures :
- Intubation éventuellement avec matériel spécifique en cas de difficulté prévue
- Masque laryngé
7. Information et consentement du patient
Signature par le patient d'un document qui sera conservé dans le dossier médical et qui mentionne que les informations portant sur les points suivants ont bien été données :
- Les différentes techniques d’anesthésie et d’analgésie postopératoire disponibles
- Leurs risques prévisibles
- Les échecs possibles de l’anesthésie locorégionale pouvant nécessiter une anesthésie générale
- Le changement possible de technique anesthésique en cas de modification de stratégie opératoire
- La possibilité de transfusion sanguine en cas de chirurgie potentiellement hémorragique
- Les techniques d’épargne transfusionnelle
- Pour le patient mineur : autorisation écrite des parents, du tuteur légal ou de la personne physique ou morale qui a reçu mandat écrit des parents. Cette autorisation écrite doit également être insérée dans le dossier médical du patient
8. Préparation du patient à l’intervention
- Rééquilibrer une maladie instable (HTA, coronaropathie, diabète) avec réévaluation et ajustement thérapeutique
- Corriger des désordres nutritionnels, respiratoires, métaboliques
- Arrêter certains médicaments ou mettre en place un relais :
- Antiaggrégant plaquettaire arrêt 10 jours avant
- Relais antivitamine K par héparine
- Relais antidiabétiques oraux par insuline
Rédaction
Rédaction Espacesoignant.com